花粉症治療薬の正しい選び方
花粉症の治療薬を正しく理解する
花粉症の治療薬について、どのくらい知っているでしょうか。
花粉症の診療でよく受ける質問のひとつに、「眠くなる薬のほうが強く効くのですか」というものがあります。これはもっともらしく聞こえるのですが、実際には眠気の出やすさと、アレルギー症状を抑える力は別の問題です。薬を選ぶときに本当に重要なのは、「何がいちばんつらい症状なのか」「日中の活動性をどこまで保ちたいのか」という視点です。
花粉症、すなわち季節性アレルギー性鼻炎の薬物療法では、抗ヒスタミン薬だけが主役ではありません。くしゃみや鼻汁が前面に出ているのか、あるいは鼻閉が主体なのかによって、選ぶべき薬は変わります。くしゃみ・鼻汁主体には抗ヒスタミン薬、鼻づまり主体には抗ロイコトリエン薬や局所ステロイド薬が適するとされています。薬効には個人差もあります。つまり、「いちばん強い薬」を探すより、症状に合った薬を選ぶことが治療の質を決めるのです。
抗ヒスタミン薬は、花粉症治療の中心的な選択肢
抗ヒスタミン薬は、アレルギー反応のなかで重要な役割を果たすヒスタミンの作用を抑える薬です。ヒスタミンは、くしゃみ、鼻水、かゆみといった症状を引き起こす主要な化学伝達物質であり、その働きを抑えることで症状の軽減が期待できます。そのため、花粉症診療では現在でも抗ヒスタミン薬が重要な位置を占めています。
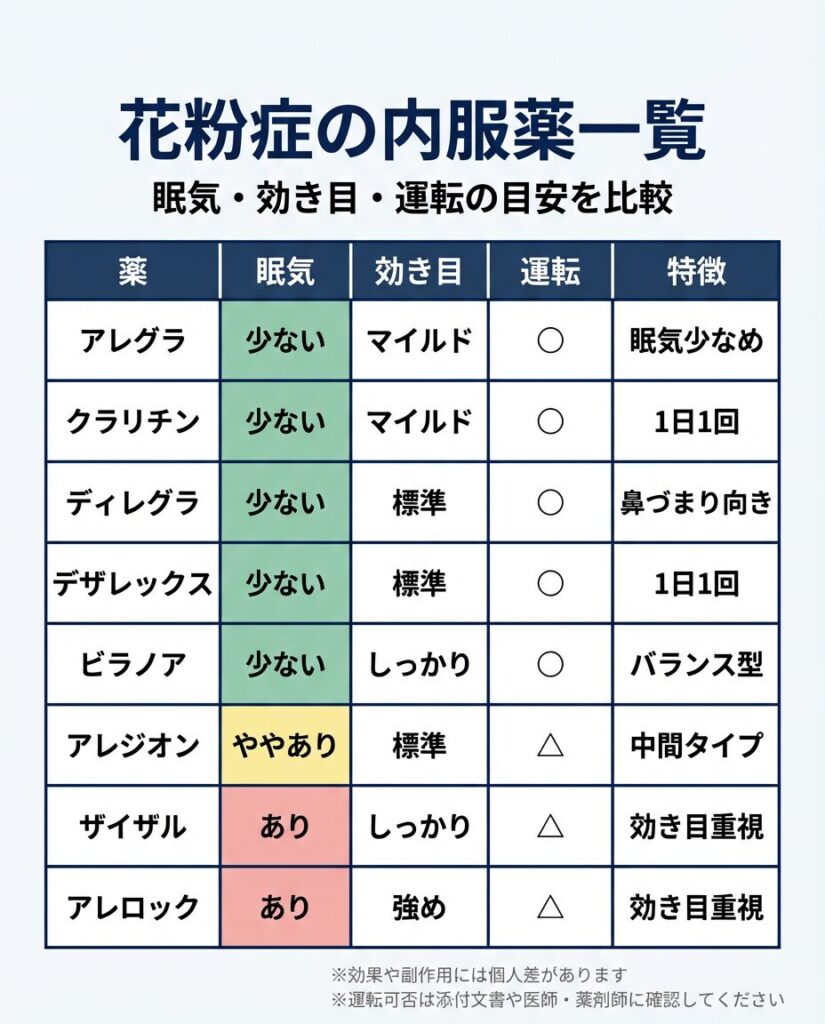
一方で、抗ヒスタミン薬には世代差があります。古くから使われてきた第1世代抗ヒスタミン薬(ポララミン、レスタミンなど)は、脳へ移行しやすく、眠気や口渇などの副作用が出やすいことが知られています。これに対して、現在花粉症で広く用いられる第2世代抗ヒスタミン薬(アレグラ、クラリチン、ディレグラ、ビラノア、デザレックス、ザイザル、アレジオン、アレロックなど)は、こうした中枢神経系への影響を軽減するよう改良されており、眠くなりにくい、集中力が落ちにくい、作用が持続しやすいといった特徴があります。
「眠気が強い薬ほど効く」というのは誤解
ここは非常に大切な点です。抗ヒスタミン薬については、しばしば「眠くなるくらい強い薬のほうが、花粉症にもよく効くのではないか」と考えられがちです。しかし、専門的にはこの理解は正確ではありません。眠気の出やすさと薬の強さとは必ずしも一致せず、眠気が強いからといってアレルギー症状を改善する効果も強いわけではありません(BMJ. 2000)。
眠気が生じる背景には、薬が鼻の粘膜だけでなく、脳内のヒスタミン受容体にも影響してしまうことがあります。脳内のヒスタミンは覚醒や注意力の維持に関わっているため、そこが抑えられると眠気や、いわゆる“ぼんやり感”が出やすくなります。したがって、眠気は「効き目の強さの証拠」というより、脳への影響の強さを反映している側面があると理解したほうが適切です。
実際には「眠くなりにくい薬」が重視される場面が増えています
第2世代抗ヒスタミン薬は、いずれも「脳に入りにくい」ことが、眠気の少なさの理由として説明されています。たとえば、アレグラ(フェキソフェナジン)の資料には、鼻にはしっかり効きながら脳には入りにくく、脳内ヒスタミンの覚醒作用を保ちやすいとされています。
アレジオン(エピナスチン)の資料ついても、鼻粘膜ではヒスタミン受容体をしっかり遮断しつつ、脳には移行しにくいため、眠気やパフォーマンス低下が起こりにくいと説明されています。これは、花粉症治療において「症状を抑えること」と「日常生活の質を保つこと」の両立が重視されていることを示しています。
さらに、クラリチン(ロラタジン)の資料でも、「眠くなりにくく、集中力・判断力・作業効率の低下を起こしにくい」とされています。現代の花粉症治療では、単に鼻症状を抑えるだけでなく、仕事、学業、運転、家事といった日常機能を損なわないことが、薬剤選択の大きなポイントになっています。
花粉症治療では、薬の“強さ”より“適合性”を見るべきです
薬剤選択において本当に重要なのは、薬そのものを単純に強い・弱いで分類することではありません。たとえば、くしゃみや鼻水が中心の人では抗ヒスタミン薬の満足度が高くなりやすい一方、鼻づまりが強い人では、それだけでは不十分で、鼻粘膜の血管収縮作用のあるディレグラ(フェキソフェナジン・塩酸プソイドエフェドリン)に切り替えたり、点鼻ステロイド薬や抗ロイコトリエン薬を加えたほうが症状改善につながることがあります(Allergy. 2025)。
さらに、花粉症では花粉飛散後に悪化してから治療するより、飛散初期あるいはその前後から開始する初期療法が有効とされています。つまり、適切なタイミングで、適切な薬を、症状に合わせて使うことが、結果として「よく効く治療」につながるのです。
薬剤別の薬効と眠気に関する参考資料
とはいえ、花粉症の方は具体的な薬剤の一般的な強さと眠気について知りたいと思います。薬効については、これまでのお伝えしているように個人差や症状次第で変わるところがあります。眠気についても個人差が大きいので、あくまで参考資料ですがご覧ください。
花粉症の治療についてご相談ください
岡田内科では、単に薬を処方するというより、患者様ひとりひとりの症状に合った薬剤を選択することを意識しています。症状や眠気、内服回数などについて、もっとも合理的で専門的な判断をした上で治療薬を処方します。どうぞお気軽にご相談ください。
ウェブ予約はこちらから
大林英子
Hideko Obayashi, MD
医師のプロフィールはこちらから
Understanding Hay Fever Treatment Correctly
How to Think About the “Effectiveness” and “Drowsiness” of Antihistamines
One of the questions I am often asked in the treatment of hay fever is, “Do medications that make you sleepy work better?” While that may sound plausible, in reality, the tendency of a medication to cause drowsiness and its ability to control allergy symptoms are two separate issues. When choosing a medication, what truly matters is identifying which symptoms are the most troublesome and deciding how much daytime alertness and activity you want to preserve.
In pharmacological treatment for hay fever, or seasonal allergic rhinitis, antihistamines are not the only important option. The most appropriate medication depends on whether sneezing and a runny nose are the main symptoms, or whether nasal congestion is the dominant problem. Antihistamines are generally better suited for cases in which sneezing and nasal discharge predominate, while anti-leukotriene agents and topical steroids are considered more appropriate when nasal congestion is the main complaint. In other words, rather than looking for the “strongest” medication, the quality of treatment is determined by selecting the medication that best matches the patient’s symptoms.
Antihistamines Are a Central Option in Hay Fever Treatment
Antihistamines are medications that suppress the action of histamine, a substance that plays an important role in allergic reactions. Histamine is one of the main chemical mediators responsible for symptoms such as sneezing, runny nose, and itching. By blocking its action, these medications can help relieve such symptoms. For this reason, antihistamines continue to hold an important place in the treatment of hay fever.
At the same time, there are important differences among antihistamines. First-generation antihistamines, which have been used for many years, are known to cross into the brain more easily and therefore tend to cause side effects such as drowsiness and dry mouth. In contrast, second-generation antihistamines, which are now widely used for hay fever, have been developed to reduce these effects on the central nervous system. As a result, they are generally less likely to cause drowsiness, less likely to impair concentration, and more likely to provide longer-lasting effects.
The Idea That “More Sedating Drugs Work Better” Is a Misconception
This is a particularly important point. Many people assume that a medication strong enough to make them sleepy must also be more effective for hay fever. However, from a medical standpoint, this understanding is not accurate. The tendency of an antihistamine to cause drowsiness is not directly related to its overall strength, and a medication that causes stronger drowsiness does not necessarily provide stronger relief of allergy symptoms.
Drowsiness may occur because a medication affects not only histamine receptors in the nasal mucosa, but also histamine receptors in the brain. Histamine in the brain is involved in maintaining wakefulness and attention. When that action is suppressed, people are more likely to feel sleepy or experience a kind of mental sluggishness or “brain fog.” Therefore, drowsiness should be understood not as proof that a medication is more effective, but rather as a reflection of how strongly it affects the brain.
In Practice, There Is Increasing Emphasis on Medications That Are Less Likely to Cause Drowsiness
Second-generation antihistamines are generally described as being less likely to cause drowsiness because they are less likely to enter the brain. For example, fexofenadine (Allegra) is considered effective for nasal symptoms while being less likely to cross into the brain, helping preserve the wakefulness-promoting effects of histamine in the central nervous system.
Epinastine (Alesion) is also described as effectively blocking histamine receptors in the nasal mucosa while being less likely to enter the brain, making drowsiness and reduced performance less likely. This reflects an important principle in modern hay fever treatment: not only controlling symptoms, but also preserving quality of daily life.
Likewise, loratadine (Claritin) is considered less likely to cause drowsiness and less likely to reduce concentration, judgment, or work efficiency. In contemporary hay fever treatment, it is important not only to relieve nasal symptoms, but also to avoid interfering with everyday functions such as work, study, driving, and household responsibilities.
In Hay Fever Treatment, “Suitability” Matters More Than “Strength”
What truly matters in medication selection is not simply classifying a drug as strong or weak. For example, patients whose main symptoms are sneezing and a runny nose often respond well to antihistamines. On the other hand, for patients with severe nasal congestion, antihistamines alone may be insufficient, and better symptom control may be achieved by adding a nasal steroid spray or an anti-leukotriene agent.
In addition, for hay fever, so-called early intervention—starting treatment at the beginning of the pollen season or around that time—is considered more effective than waiting until symptoms have worsened after pollen dispersal has already intensified. In other words, using the right medication at the right time and tailoring it to the patient’s symptoms is what ultimately leads to truly effective treatment.
Please Feel Free to Consult Us About Hay Fever Treatment
At the Okada clinic, our focus is not simply on prescribing stronger medications, but on selecting the medication that best suits each individual patient. We prescribe treatment after making the most rational and professional assessment possible for each case. Please feel free to consult us.


